X射线摄影、透视、CT等影像学检查是目前临床医学常用的检查手段。但如果准妈妈在未知怀孕的情况下进行了X射线检查或受到了意外照射,往往会焦虑不安,甚至会因为担心孕育出不健康的宝宝而选择终止妊娠。也有准妈妈因为担心对胎儿造成不利影响而放弃本该进行的X射线检查。那么,孕期接触X射线究竟对胎儿有无影响?影响有多大?是否要终止妊娠?X射线影像学检查究竟对胎儿的影响又有多大呢?
以下分别为2009年英国健康保护局(HPA)和2016年2月美国妇产科医师学会(ACOG)联合美国放射学会等部门发布的最新版《妊娠和哺乳期诊断性影像学检查指南》给出的常见X射线检查所致胎儿剂量。
![]()
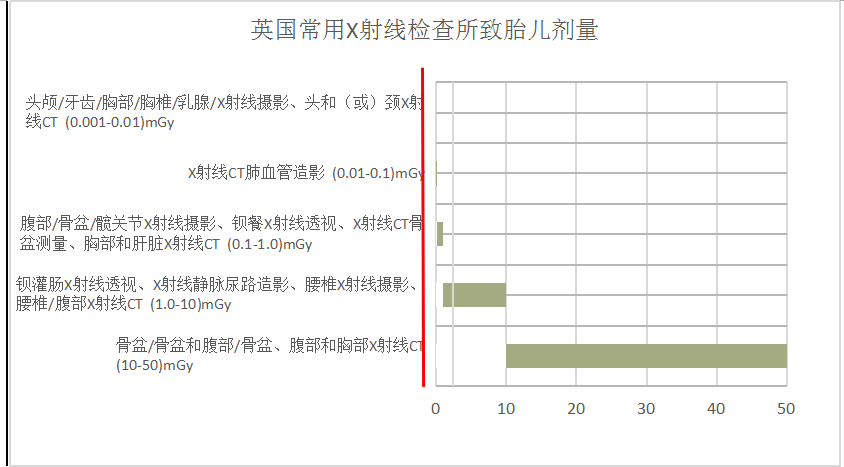
美国常用X射线检查所致胎儿剂量
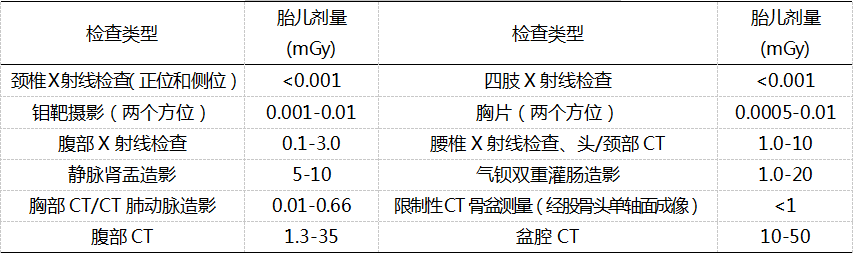
从英国和美国的数据可以看出,常用X射线检查所致胎儿剂量均未超过100mGy,而且随着科学技术的进步和人类电离辐射认知水平的提高,X射线检查所致胎儿剂量大大降低。但需要说明的是,由于检查设备、受检者身材和解剖学等方面的不同,X射线检查所致胎儿实际剂量有所差别。

电离辐射对胚胎和胎儿的损害取决于受照射的时期以及总的吸收剂量。在器官形成期和胎儿早期的辐射危险最大,妊娠中期危险稍小一些,晚期危险最小。
植入前期(孕龄3-4周,即受精后2周内)的胚胎受照,会发生“全或无现象”,这一时期胚胎中细胞数很少且其性质尚未分化,这些细胞受到损伤的后果是使之不能着床或胚胎死亡,也可能通过全能干细胞的增值而使胚胎不受任何影响,通常认为此阶段的细胞损伤不会使胎儿出生后出现不良反应。
主要器官形成期(孕龄4-8周),这一时期胚胎的辐射敏感性最高,快速分化组织发生先天的特定器官畸形的危险度也最大,这一时期诱发的畸形,多是中枢神经系统的畸形,而不是身体结构的畸形。
孕龄8-25周,辐射危害可能表现为前脑发育缺陷,导致严重智力迟钝。最大危险期为第8-15周(剂量阈值为0.1Sv),其次为16-25周(剂量阈值为0.2Sv)。
对于以上辐射危害,吸收剂量还要达到一定的数值,即剂量阈值才会发生。如果胚胎或胎儿吸收剂量(单次剂量或年剂量)小于100mGy,主要器官和组织不会在临床上表现出功能损伤,基于辐射危险而终止妊娠是缺乏正当性的。
既然孕妇进行上述X射线影像学检查无需选择终止妊娠,那么是不是就可以肆无忌惮的进行检查了呢?不是的!!!

![]() 为减少胚胎、胎儿的受照危害,应严格控制对孕妇进行腹部X射线检查,不应进行常规的胸部X射线检查。
为减少胚胎、胎儿的受照危害,应严格控制对孕妇进行腹部X射线检查,不应进行常规的胸部X射线检查。
![]() 妊娠早期,特别是在妊娠8-15周时,非急需不应实施腹部尤其是骨盆部位的X射线检查。原则上不对孕妇进行X射线骨盆测量检查,如确实需要也应限制在妊娠末三个月内进行。
妊娠早期,特别是在妊娠8-15周时,非急需不应实施腹部尤其是骨盆部位的X射线检查。原则上不对孕妇进行X射线骨盆测量检查,如确实需要也应限制在妊娠末三个月内进行。
![]() 怀孕期间不宜进行乳腺X射线检查。
怀孕期间不宜进行乳腺X射线检查。
对于孕期进行X射线检查时,应确定当前这种检查是否有必要而又不能推迟至分娩以后进行,如果进行检查的危险度小于不进行检查的危险度、确实需要进行X射线检查的,应采取防护最优化行动,比如减少照射时间、尽可能增大与胎儿的距离、对邻近照射的敏感器官和组织采取有效的屏蔽防护、优选曝光参数等,尽一切合理的努力降低胎儿的剂量。对于意外或因急诊情况受照的,应由相应的医学专家或放射防护专家为其提供必要的医学咨询和尽可能准确地估算胎儿吸收剂量及相应的危险,审慎做出是否终止妊娠的决定。
